Что такое костная ткань?
Костная ткань – это минерализованная соединительная ткань, которая формирует кости. Они выполняют важные функции, такие как защита мягких тканей, хранение кальция и фосфатов, участие в осуществлении движений. Кости не являются инертными органами. Это чрезвычайно динамичные структуры, в которых постоянно происходят процессы формирования и разложения кости. Кроме того, недавние исследования показывают, что кости влияют на деятельность других органов и систем. Помимо скелетно-мышечной функции, они также выполняют эндокринную функцию, что обусловлено выделением биологически активных веществ из некоторых их клеточных компонентов. Костная ткань состоит из трех типов клеток: остеобластов, остеокластов и остеоцитов.
- Остеобластыпроисходят из мезенхимальных стволовых клеток. Их основная функция связана с участием в формировании и минерализации кости. Они представляют собой кубоидные клетки, которые составляют 4-6% клеточных компонентов кости. Их морфологические характеристики напоминают белки – синтезирующие клетки – у них хорошо развит эндоплазматический ретикулум и аппарат Гольджи. Остеобласты имеют мембранные рецепторы гормона околощитовидной железы, которые выделяются паращитовидными железами.
- Остеокласты— это крупные многоядерные клетки, происходящие из предшественников моноцитов. Они осуществляют рассасывание костного вещества.
- Остеоциты– плоские клетки с множественными наростами и связями между ними. Они плотно расположены в костном матриксе, происходят из остеобластов и составляют 90-95% костных клеток. Остеоциты являются одними из самых долгоживущих клеток с продолжительностью жизни до 25 лет. После механической стимуляции остеоциты продуцируют некоторые вторые медиаторы, такие как АТФ, оксид азота, Ca 2+ и простагландины (PGE2 и PGI2), которые влияют на физиологию кости.
Формирование кости осуществляется активированными остеобластами. Они синтезируют компоненты внеклеточного матрикса – коллаген типа I, глюкозаминогликаны, протогликаны, остеокальцин, остеонектин и сиалопротеин. Остеобласты богаты щелочной фосфатазой. Коллаген выделяется в виде коллагеновых мономеров, которые быстро полимеризуются и образуют коллагеновые волокна. Коллагеновые волокна составляют органическую матрицу, в которой откладываются соли кальция. Таким образом, образуется остеоидная ткань. Как только часть остеобластов сформирована, они помещаются в нее и превращаются в остеоциты. Сначала соли кальция осаждаются в форме аморфных (некристаллических) компонентов, которые затем образуют кристаллы гидроксиапатита путем замещения и добавления атомов, резорбции и осаждения. Эти процессы формируют начальную минерализацию. Полная минерализация происходит через несколько месяцев. После этого остеобласты прекращают свою секреторную активность и превращаются в остеоциты. Для нормальной минерализации требуются нормальные концентрации кальция и фосфатов в плазме. Этот процесс зависит от активной формы витамина D3. Гормон паращитовидной железы уменьшает образование коллагена остеобластами, а кортизол ингибирует созревание преостеобластов и их превращение в зрелые остеобласты. Физические упражнения стимулируют активность остеобластов и кальцификацию костей. Некоторые из солей кальция остаются в аморфном состоянии (без кристаллической структуры). Это важно, потому что эти соли используются для быстрого извлечения кальция из костей в ДЭХ. Они представляют собой обменный кальций (0,5-1,0%), который всегда находится в равновесии с Ca 2+ в ЭСТ. Метаболизм кальция участвует в быстрых буферных механизмах для поддержания постоянной концентрации этого минерала в плазме. Остеоциты взаимосвязаны многими наростами, которые связывают их как с поверхностью кости, так и с остеобластами. Они расположены в концентрических слоях в костном матриксе. Такое расположение создает условия для переноса Ca 2+ изнутри на поверхность кости и оттуда в ДЭХ. Этот перенос остеоцитами называют остеоцитарным остеолизом. Это приводит к удалению кальция из недавно сформированных кристаллов и не уменьшает костную массу. Остеоциты связаны с быстрыми изменениями концентрации кальция в плазме. Они обладают остеолитическими свойствами, которые связаны с кратковременным ремоделированием кости. Остеокласты – это крупные многоядерные клетки со множеством митохондрий, лизосом и хорошо развитым аппаратом Гольджи. Они богаты кислой фосфатазой. Резорбция кости происходит на поверхности их свернутой мембраны. Остеокласты выделяют органические анионы (цитраты), которые повышают растворимость минеральной фазы, и цитраты. Они осуществляют межклеточный транспорт кальция и натрия. Их лизосомы содержат протеолитические ферменты, которые при высвобождении влияют на органический матрикс и кислоты, выделяемые из митохондрий – лимонной и молочной. Компоненты внеклеточного матрикса разлагаются внеклеточными коллагеназами, протеогликаназой, протеолитическими катепсинами. Процессы резорбции костного матрикса приводят к его разрушению, уменьшению костной массы и высвобождению кальция. Резорбция кости остеокластами связана с длительным ремоделированием кости. Костная ткань обладает высокой функциональной активностью. В любой момент времени около 20% костного вещества находится в процессе восстановления, называемого ремоделированием. Это процесс непрерывной резорбции костного вещества с последующим построением новой матрицы и минерализацией. Масса костей увеличивается в период роста благодаря преобладанию процессов формирования. Баланс между образованием и резорбцией стабилизирует костную массу к 50 годам. После этого преобладает поглощение, и общая костная масса медленно уменьшается. Ремоделирование поддерживает нормальную прочность костей и зубов. Скорость резорбции и осаждения в детстве высока, а в старости она значительно ниже. Это связано с тем, что детские кости менее ломкие, чем в зрелом возрасте.
Этапы нормального формирования костей кисти
Кости запястья, пястные кости и фаланги пальцев составляют скелет кисти. Эти костные структуры сочленяются друг с другом по средствам различных типов суставов. К костным образованиям кисти через сухожилия прикрепляются длинные и короткие(собственные)мышцы кисти, обеспечивая выполнение уникальных движений пальцев и кисти в целом. В дополнение к этим трем главным группам костей, скелет кисти включает сесамовидные кости.
Запястье расположено между дистальным краем квадратного пронатора и запястно-пястными суставами. По форме запястье представляет арку – вогнутую спереди и выпуклую сзади. Его костные структуры включают дистальные концы лучевой и локтевой костей, наряду с восьмью запястными костями, которые составляют два ряда – по 4 кости в каждом, причем ладьевидная кость биомеханически служит связующим звеном между этими двумя рядами. По направлению снаружи – внутрь проксимальный ряд костей включает ладьевидную, полулунную и трехгранную кости. Этот ряд сочленяется проксимально с дистальной частью лучевой кости и с треугольным фиброзно-хрящевым комплексом, формируя лучезапястный и запястно-локтевой суставы. Дистально – проксимальный ряд костей запястья сочленяется с дистальным запястным рядом, формируя срединнозапястный сустав. Гороховидная кость расположена кпереди от оставшихся трех запястных костей проксимального ряда и является сесамовидной костью. Она служит одной из точек прикрепления сухожилия flexor carpi ulnaris, которое выполняет функцию локтевого стабилизатора кисти. В том же самом порядке (по направлению снаружи-внутрь) дистальный ряд состоит из большой многоугольной (кость трапеция), малой многоугольной (трапециевидной), головчатой и крючковидной костей. Запястные кости удерживаются при помощи связок. Кости дистального запястного ряда расположены более ровно, чем проксимальный ряд, особенно в области их дистальных сочленений с пястными костями.
- 1 – Головчатая кость (os capitatum).
- 2 – Крючковидная кость (os hamarum).
- 3 -Трехгранная кость (os triquertum).
- 4 – Полулунная кость (os lunatum).
- 5 – Кость-трапеция (os trapezium).
- 6 – Ладьевидная кость (os scaphoideum).
- 7– Трапецевидная кость (os trapezoideum).
- 8 – Гороховидная кость (os pisiforme).
- Сесамовидные кости в первом пястном суставе (os Sesamum).
- Пястные кости (ossa metacarpi).
- Лучевая кость (os radius).
- Локтевая кость (os ulna).
Этапы окостенения хрящей запястья может быть весьма вариабельным. При рождении запястные кости обычно представляют собой хрящ, за исключением головчатой и крючковидной костей, где уже может присутствовать окостенение. Каждая кость запястья оссифицируется от одного центра. Как правило, головчатая кость подвергается оссификации первой, а гороховидная –последней. Порядок оссификации других костей запястья – вариабельный. В ряде случаев запястье может иметь несколько добавочных костей, которые развиваются от дополнительных или аномальных вторичных точек окостенения. Однако добавочные кости также могут развиваться и по другим причинам, такие как травма или гетеротопическая оссификация синовиальных складок. В противоположность к добавочным костям, может встречаться врожденное слияние костей запястья. Такие коалиции, полагают, формируются за счет слияния нескольких точек окостенения костей запястья. Каждая кость запястья (за исключением гороховидной) имеет шесть поверхностей. Из них ладонные(передние) и дорсальные (задние) –шероховатые и предназначены для прикрепления связок. Проксимальные и дистальные поверхности являются суставными и покрыты хрящом. Медиальные и латеральные поверхности также являются суставными, если они находятся в контакте со смежными костями. Структура всех костей запястья подобна – они относятся к костям губчатого типа.
Способы оценки костного возраста
Таблица М.А. Жуковского и А.И. Бухмана: Эта система оценки костного возраста очень распространена на территории Российской Федерации и стран СНГ. Данная оценка сроков окостенения скелета кисти и дистального отдела предплечья у детей и подростков предлагает только средний, наиболее ранний и наиболее поздний возраст появления точек окостенения кистей, причем крайние значения могут отличаться между собой от 1 года до 4–5 лет (например, появление дистального эпифиза локтевой кости у девочек возможно и в 4, и в 8 лет, срок синостозирования эпифиза лучевой кости у девочек колеблется от 12 до 17 лет, у мальчиков — от 14 до 19 лет). Так же данный метод предполагает оценку коэффициента окостенения (К.О.), который рассчитывается по формуле: паспортный возраст, поделенный на костный возраст и в норме составляет 1±0,2.
Сроки окостенения скелета кисти и дистального отдела предплечья у детей и подростков (по Жуковскому и Бухману, 1980 год)
| Точка окостенения и синостоз | Наиболее ранний срок | Наиболее ранний срок | Наиболее ранний срок | Наиболее ранний срок | Наиболее ранний срок | Средний срок |
| Мальчик | Девочка | Мальчик | Девочка | Мальчик | Девочка | |
| Головчатая кость и Крючковидная кость | 1 мес | 1 мес | 10 мес | 8 мес | 3-4 мес | 2-3 мес |
| Дистальный эпифиз лучевой кости | 6 мес | 4 мес | 2 года | 1.5 года | 10-12 мес | 8-10 мес |
| Эпифизы средних и концевых фаланг | 1 год | 10 мес | 3 года | 3 года | 20-24 мес | 12-15 мес |
| Трехгранная кость | 1.5 года | 1 год | 5 лет | 4 года | 3-3.5 года | 2-2.5 года |
| Полулунная кость | 2 года | 2 года | 6 лет | 4,5 год | 3.5-4 года | 2,5-3 года |
| Многоугольная и ладьевидная кость | 4 года | 3,5 года | 8 лет | 6 лет | 5.5-6 года | 4-4.5 года |
| Дистальный эпифиз локтевой кости | 6 лет | 5 лет | 10 лет | 8 лет | 7-7.5 лет | 6-6.5 лет |
| Шиловидный отросток локтевой кости | 7 лет | 6 лет | 12 лет | 10 лет | 9.5-10 лет | 7.5-8 лет |
| Гороховидная кость | 10 лет | 7 лет | 13 лет | 11 лет | 11-12 лет | 8.5-9 лет |
| Сесамовидная кость в I пястно-фаланговом суставе | 11 лет | 9 лет | 15 лет | 13 лет | 13.5-14 лет | 10-11.5 лет |
| Синостоз в I пясной кости | 14 лет | 12 лет | 17 лет | 15 лет | 15.5-16 лет | 12.5-13 лет |
| Синостоз в концевых фалангах | 14 лет | 12 лет | 18 лет | 16 лет | 16-16.5 лет | 13.5-14 лет |
| Синостоз в основных фалангах | 14 лет | 12 лет | 19 лет | 17 лет | 16.5-17 лет | 14-15 лет |
| Синостоз в средних фалангах | 14 лет | 12 лет | 19 лет | 17 лет | 16.5-17 лет | 15.5-16.5 лет |
| Синостоз во II-V пястных костях | 14 лет | 12 лет | 19 лет | 17 лет | 16.5-17 лет | 15.5-16.5 лет |
| Синостоз дистального эпифиза локтевой кости | 16 лет | 13 лет | 19 лет | 17 лет | 17-18 лет | 15.5-16.5 лет |
| Синостоз дистального эпифиза лучевой кости | 16 лет | 14 лет | 20 лет | 18 лет | 18-19 лет | 16.5-17.5 лет |
Атлас Грейлиха и Пайл (GP): Он представляет собой метод, основанный на «Радиографическом атласе развития скелета кисти и запястья» доктора Уильяма Вальтера Грейлиха и доктора Сары Иделл Пайл. Его последнее издание, опубликованное в 1959 году по-прежнему одно из наиболее часто используемых атласов для измерения костного возраста радиологами. Он содержит эталонные изображения мужских и женских рентгенограмм левого запястья и кисти от рождения и до 18 лет для женщин и до 19 лет для мужчин. Кроме того, с каждым стандартным изображением дается объяснение постепенных возрастных изменений, наблюдаемых в структуре кости. Костный возраст рассчитывается путем сравнения рентгенограмм левого запястья пациента с ближайшими соответствующими эталонными рентгенограммами, представленными в атласе, которые являются стандартными для разных возрастов.
Метод Таннера Уайтхауса (TW2): метод Таннера и Уайтхауса, напротив, основан не на возрасте, а на уровне зрелости 20 выбранных областей интереса (ROI) в определенных костях запястья в каждой возрастной группе населения. Уровень развития каждого ROI классифицируется на конкретные стадии, обозначенные как (A, B, C, D, I). Каждому этапу развития каждой кости в отдельности присваивается числовая оценка. Все эти баллы суммируются и рассчитывается общий балл зрелости. Этот показатель коррелирует с костным возрастом отдельно для мужчин и для женщин. Этот метод сравнительно более сложен и требует больше времени, однако он более точен и воспроизводим по сравнению с методом.
Атлас Гильсанца и Ратибина (GR): Это новый цифровой атлас, разработанный Висенте Гилсанцем и Османом Ратибином в 2005 году. В нем имеются иллюстрации, соответствующие возрастным и половым стандартам зрелости скелета, путем тщательного анализа размера, формы, морфологии и плотности центров окостенения на рентгенограммах рук здоровых детей и создание изображений, которые включают типичные характеристики развития каждого из центров окостенения. Кроме того, иллюстрации размещаются через регулярные 6-месячные интервалы для детей от 2 до 6 лет и через годовые интервалы для возрастов от 7 до 17 лет.
Автоматическая оценка возраста скелетных костей: Ручные оценки возраста костей с помощью вышеупомянутых методов действительно имеют некоторую степень вариабельности между экспертами. И это создает проблемы при клиническом применении выше описанных методов. Однако в эру активного развития искусственного интеллекта имеется множество сервисов, основанных на нейронных сетях и различных датасетах.
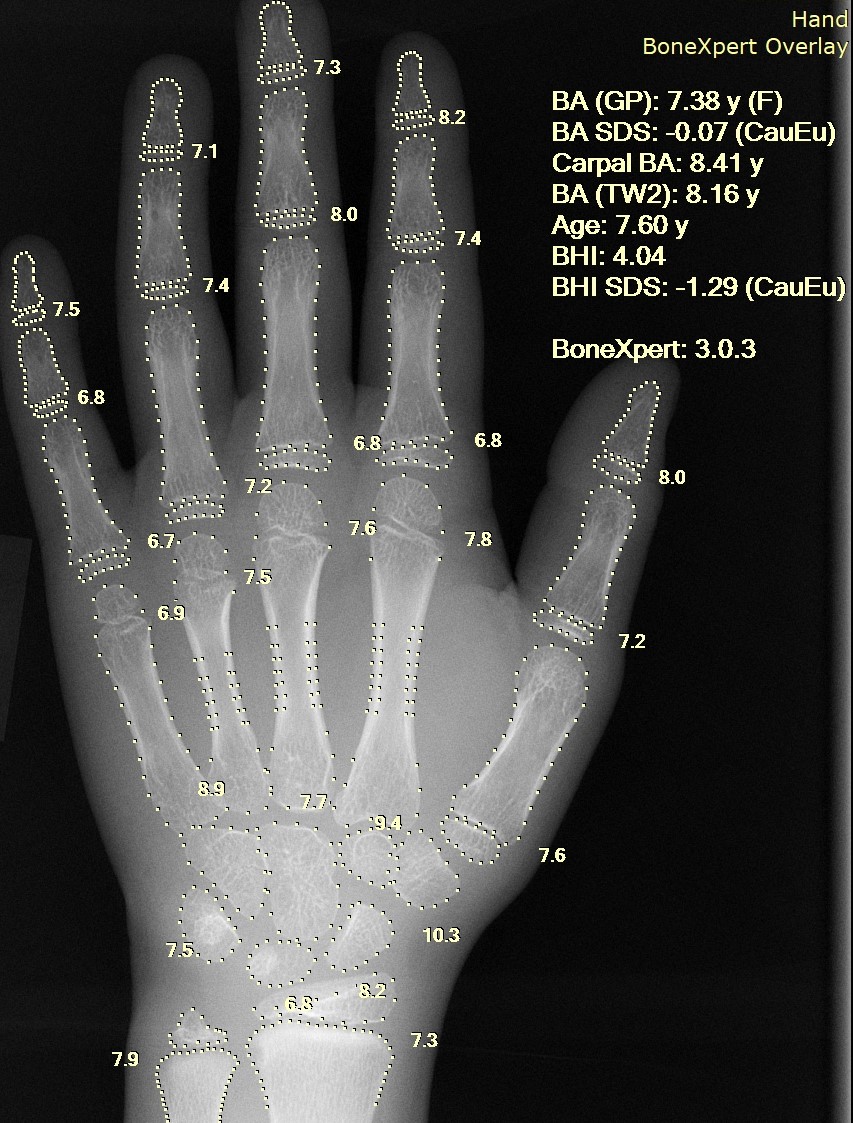
Наиболее ярким представителем таких сервисов является BoneXpert. Это программное обеспечение одобрено для применения в Европе. BoneXpert использует алгоритм компьютерного зрения AAM. Он анализирует 21 кость: лучевую, локтевую, пястные и фаланги. Они используются для определения общего возраста костей, сформированного как простое среднее значение по этим 21 костям. Кроме того, учитываются семь костей запястья и вычисляется возраст костей запястья для группы всех видимых костей запястья. Таким образом, возраст костей запястья не «смешивается» с общим возрастом костей. Костный возраст запястья обычно не определяется для мальчиков с костным возрастом старше 12 лет и для девочек с костным возрастом старше 10 лет, потому что запястные кости очень слабо развиваются выше этого костного возраста.
Пример автоматического расчета костного возраста с помощью BoneXpert. Рентген девочки в возрасте 7 лет 6 месяцев, костный возраст составляет 7,38 по алгоритму Грейлиха и Пайла и 8,16 по алгоритму Таннера Уайтхауса.
Заключение
Наиболее информативными способами оценки костного возраста у детей являются Атлас Грейлиха и Пайл и Атлас Гильсанца и Ратибина. Пол Капловиц в своей статье показал, что и детские эндокринологи и рентгенологи получили почти идентичные результаты в определении возраста костей по данным GP и GR атласов. Однако в атласе GR выше выборка, поэтому он может быть использован для замены старого атласа GP. Так же стоить отметить что подавляющая часть расчета костного возраста по средствам компьютерного зрения основана именно на этих атласах. Метод Таннера Уайтхауса из-за сложности его применения наиболее эффективен для научной практики, а не для ежедневного рутинного обследования. Однако уже сейчас имеется программное обеспечение основанное нейронных сетях способное в автоматическом режиме производить расчет по данной методики. Использование же таблиц Жуковского и Бухмана на данном этапе крайне не целесообразно, так как стандартное отклонение в них не определено, а по последним рекомендациям ВОЗ отклонение костного возраста от паспортного на 2 и более от стандартных считается патологией.
Однако обзор литературы показывает, что стандартного метода оценки костного возраста не существует. И выше описанные методы не могут являться абсолютными, так как в них учитывается только возраст и пол пациента, но нет критериев отличий по расовому признаку и территории проживания.